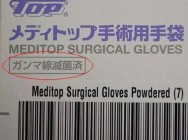
●照射血液
病気や怪我、あるいは手術に伴う失血を補うために、「輸血」がおこなわれることがあります。違う型の血液を輸血してしまう「輸血ミス」事故のニュースを耳にすることがありますが、輸血のリスクは「輸血ミス」だけではないんです。血液型が合っていても、リンパ球の作用による「輸血後GVHD(移植片対宿主病)」という、致命的な副作用が起こる場合があります。輸血した血液に含まれるリンパ球が、輸血された体の細胞を攻撃してしまうのが原因です。
このリンパ球を無力化するために、輸血用血液には放射線が照射されています。放射線量は15Gy〜50Gy。この程度であれば赤血球・血小板・顆粒球の機能にはほとんど影響がなく、なおかつ輸血後GVHDの原因であるTリンパ球をやっつけることができる、というわけです。
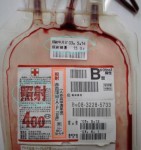 |
| (枠内に「照射」の文字) |